Document du CNPCV en collaboration avec la SFHTA
L’hypertension artérielle (HTA) est un problème de santé publique nécessitant une prise en charge
coordonnée et efficace. 17 millions d’hypertendus en France ; la moitié sont dépistés ; le quart
sont traités et équilibrés. 1ère cause de mortalité et cause principale de complications comme
l’AVC et l’infarctus du myocarde et l’insuffisance cardiaque.
L’Infirmier de Pratique Avancée (IPA) joue un rôle central dans ce parcours, en collaboration
avec les médecins et autres professionnels de santé.
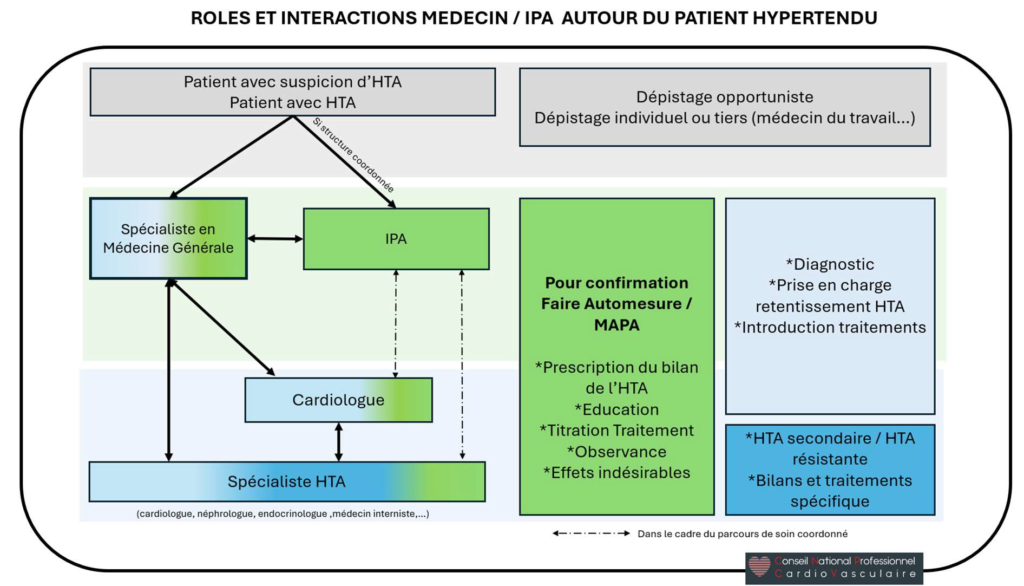
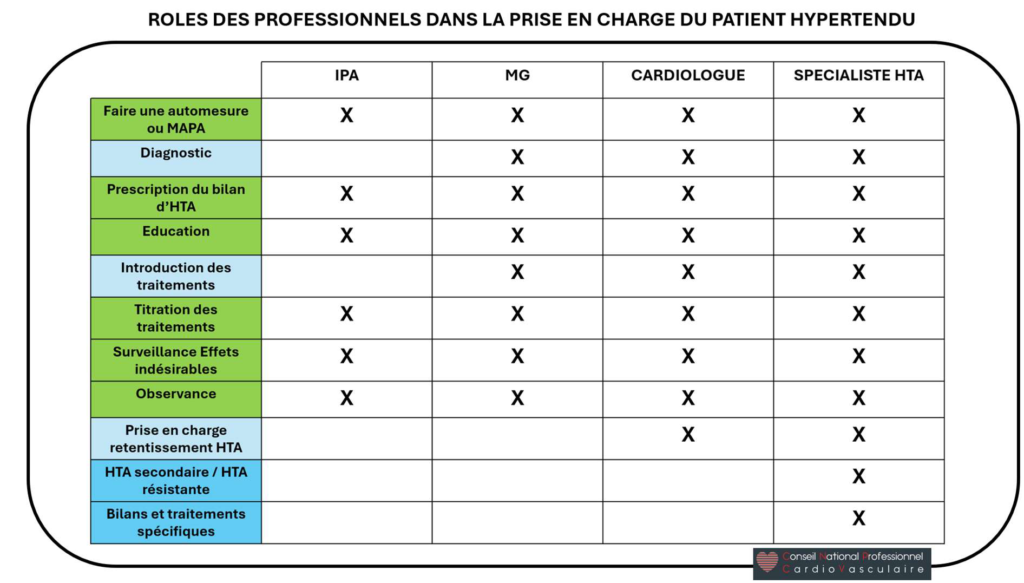
1.Rôle Général de l’IPA
L’IPA est un acteur clé dans la gestion de l’HTA, intervenant à tous les stades du parcours :
dépistage, adressage pour diagnostic d’HTA, traitements, suivi et éducation du patient. Ses
compétences incluent l’évaluation clinique, la prescription d’examens paracliniques,
l’adaptation des traitements et la coordination des soins. Les IPA agissent en collaboration avec
les médecins pour améliorer l’accès aux soins, réduire l’inertie diagnostique et thérapeutique, et
optimiser l’éducation thérapeutique.
2.Diagnostic et Évaluation Initiale
L’IPA participe activement au dépistage de l’HTA en réalisant des mesures de la pression
artérielle (PA) en consultation, en prescrivant des mesures ambulatoires comme l’automesure
tensionnelle et le MAPA. Elle contribue au dépistage des atteintes des organes cibles (coeur,
reins, vaisseaux, cerveau) par la prescription d’examens adaptés. L’IPA réalise la stratification
des risques cardiovasculaires en utilisant des grilles validées. Elle participe au dépistage des
causes secondaires de l’HTA, en identifiant des signes cliniques ou biologiques évocateurs et en
orientant les patients vers des spécialistes. L’IPA structure l’évaluation en collectant des données
cliniques, en organisant des mesures tensionnelles, en synthétisant les risques et en
communiquant les résultats. Elle classifie l’HTA selon les grades définis par l’ESH/ESC.
L’intervention de l’IPA permet un dépistage précoce, une orientation ciblée et une
personnalisation des soins.
3.Plan de traitement
L’IPA joue un rôle dans la mise en place du plan de traitement, en insistant sur les mesures
hygiéno-diététiques et les traitements médicamenteux. Elle assure l’éducation thérapeutique
du patient concernant l’importance de ces mesures et de l’adhésion au traitement. Elle surveille
l’eicacité et la tolérance des traitements, ajuste les posologies en accord avec les
recommandations médicales. L’IPA encadre le patient dans l’adoption de mesures hygiénodiététiques
telles que la réduction de la consommation de sel, l’augmentation de la
consommation de potassium, le maintien d’un poids santé, l’activité physique régulière et l’arrêt
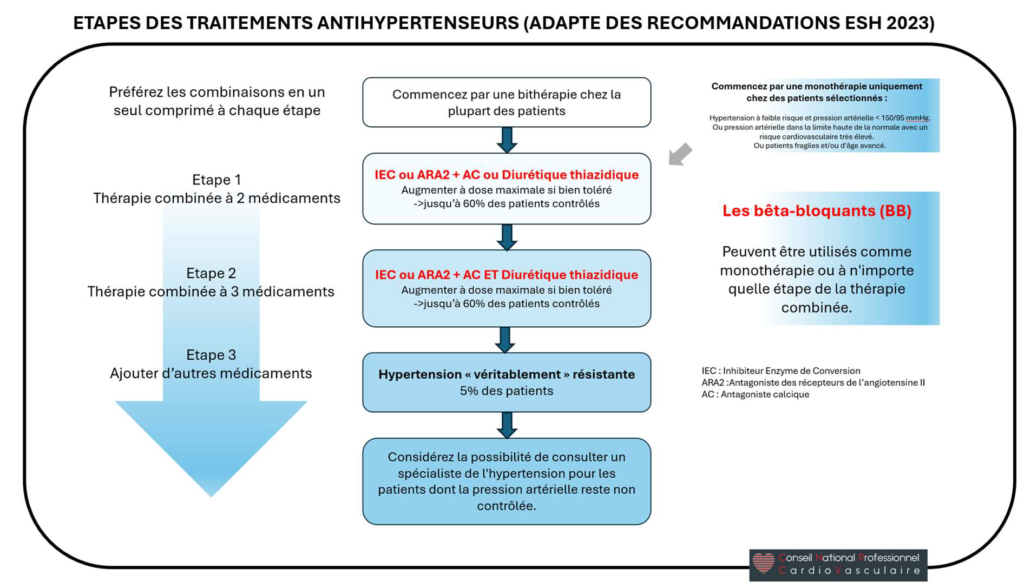
du tabac. Elle participe au choix du traitement médicamenteux initial (bithérapie fixe à faible dose
en première intention) et à la stratégie d’escalade thérapeutique, tout en respectant les classes thérapeutiques recommandées. L’IPA ajuste les traitements de manière autonome (sans
introduire de nouvelle molécule), en informant les professionnels de santé. Elle assure le suivi
régulier (évaluation mensuelle puis trimestrielle), la recherche des eets secondaires et de la
décompensation cardiaque/rénale. Son rôle permet un meilleur contrôle tensionnel, une
réduction des complications et une amélioration de l’adhésion thérapeutique et prévient les
ruptures de suivi.
4.Suivi et Évaluation Continue
L’IPA assure un suivi régulier et personnalisé des patients, en vérifiant l’eicacité et la tolérance
du traitement et en détectant d’éventuelles complications. Elle évalue régulièrement la PA, les
paramètres biologiques et l’adhésion thérapeutique et participe à la coordination
multidisciplinaire. Les technologies numériques (automesure connectée, télésurveillance,
rappels automatisés) peuvent être utilisées pour renforcer l’eicacité du suivi. L’IPA identifie les
résistances au traitement, surveille les eets secondaires et ajuste les doses ou associations
médicamenteuses. Elle participe aux réunions et travaille dans le cadre du parcours patient avec
le spécialiste en médecine générale mais également le cardiologue et les centres spécialisés
(Centre d’Excellence en HTA et Blood Pressure Clinic).
5.Coordination des Soins
L’IPA joue un rôle central dans la coordination des soins, en facilitant la communication entre
les professionnels. Elle utilise le dossier médical partagé pour faciliter les échanges et assure
l’orientation vers les centres spécialisés. L’IPA participe aux réunions dans le cadre du parcours
coordonnées et, si disponible, aux réunions de concertation pluridisciplinaire (RCP) pour discuter
des cas complexes. Elle intègre la prise en charge des comorbidités associées à l’HTA (diabète,
dyslipidémie, troubles psychologiques, apnées du sommeil). Les outils numériques (télésuivi,
rappels automatisés, plateformes collaboratives) améliorent l’eicacité de la coordination et leur
développement doit être facilité.
6.Éducation et Engagement du Patient
L’IPA assure un rôle essentiel dans l’éducation thérapeutique et l’engagement du patient pour
améliorer l’adhésion au traitement et réduire les complications. Elle réalise des entretiens
éducatifs, forme à l’automesure, encourage l’adoption d’un mode de vie sain et sensibilise aux
signes d’alerte. L’éducation porte sur la compréhension de la maladie, l’adoption d’un mode de
vie sain, l’adhésion au traitement médicamenteux et la gestion de la pression psychologique. Elle
utilise des supports pédagogiques, propose des ateliers éducatifs et mesure l’engagement et les
résultats. L’éducation améliore l’observance, réduit les complications, augmente l’autonomie et
renforce la relation soignant-patient.
En conclusion, l’IPA est un acteur central dans la prise en charge de l’HTA. Son expertise clinique
et ses compétences en éducation thérapeutique permettent d’optimiser le parcours de soins à
tous les niveaux, en collaboration avec les médecins et les autres professionnels de santé.